Etre acteur de santé : une démarche volontaire et solidaire
par le Docteur Didier Potier, conseiller médical de la Mutuelle Saint-Martin

Le système de santé français a longtemps fonctionné sur un double paradoxe. D’une part, il refuse la parole à celui qui est l’objet de ses soins (étymologiquement, le patient c’est celui qui endure), d’autre part il sépare artificiellement le bien-portant du malade. Mais depuis les années 1970, le système évolue : le patient, passif, devient un usager de santé, actif. L’histoire de ce changement montre qu’être acteur de santé est une démarche individuelle et collective. Nous verrons que si être cet acteur de santé volontaire et solidaire est possible, il existe des obstacles à surmonter.
1. Une histoire
Deux définitions
Avant de décrire les changements apparus dans le système de santé français depuis les années 1970, il est utile de préciser deux définitions.
- Les déterminants de santé sont les facteurs qui influent sur l’état de santé. Ils sont schématisés dans la figure 1. Ces déterminants montrent
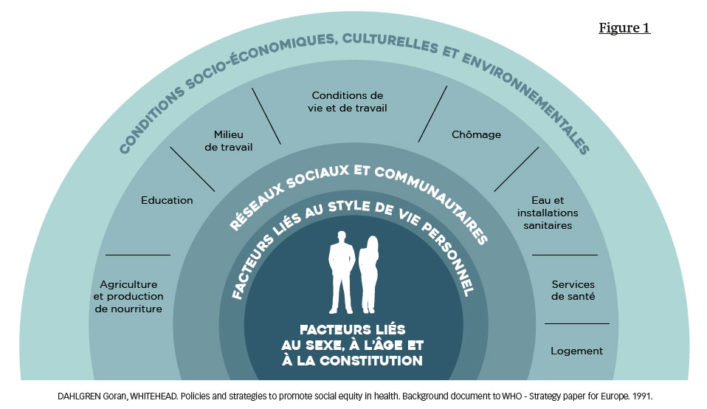 que la santé a une dimension individuelle mais aussi collective.
que la santé a une dimension individuelle mais aussi collective.
- Le terme « usager de la santé », apparu dans les années 1970, désigne toute personne en contact avec le système de santé. De la naissance à notre mort, nous avons été, nous sommes, nous serons des usagers de santé.
Un changement majeur
Pendant longtemps, la relation médecin-malade a fonctionné sur le mode « paternaliste » où celui qui soigne a la responsabilité de se substituer au malade pour le bien de celui-ci. Sur le plan économique, l’état providence pourvoyait à tout. L’usager de santé ne pouvait que se laisser faire.
Les années 1970-1980 ont été marquées par la perte de la toute-puissance de la médecine (Sang contaminé, arrivée du VIH…) et une revendication de prise de paroles des patients (association AIDES…). De nouvelles relations soignants-soignés se sont mises en place où les décisions sont partagées et la confiance ne se décrète plus, mais se mérite. Les usagers ont aussi pris conscience des inégalités du système de santé et des contraintes économiques qui pèsent sur celui-ci.
Des lois
Ces évolutions ont été inscrites dans la loi en 2002 (loi Kouchner) complétée en 2005 par la Loi Leonetti et en 2016 par la Loi Claeys-Leonetti. Cinq catégories de droit son reconnues à l’usager de santé
- droits à l’accès aux soins et au choix du médecin
- droits à l’information et au respect de la confidentialité
- droits à participer à la décision médicale
- droit au respect de la personne soignée
- droits de recours
Il existe aussi des droits collectifs recouvrant le droit de représentation des usagers du système de santé dans les instances de santé publique et dans les établissements de santé.
De consommateur de soins déresponsabilisé, l’usager de santé est devenu un acteur de santé. Celui-ci est conscient des enjeux de la santé pour lui-même et la collectivité auquel il appartient. Il est à la fois acteur de sa santé en participant activement à sa gestion et acteur de la santé en agissant de manière solidaire. Être acteur de santé est une démarche volontaire et solidaire.
2. Des pratiques
Être acteur de santé est possible comme vont le montrer quelques exemples. Il ne s’agit pas d’une liste exhaustive mais de quelques thèmes particuliers.
Ainsi la prise en charge des addictions a déjà été traité dans le numéro de « Partage et Santé » de juin 2017. La fin de vie où, depuis la loi Leonetti, il est possible d’être acteur de santé est traitée dans un autre article.
L’éducation, l'information
Être éduqué, informé sont les conditions nécessaires pour être acteur de santé, tant pour l’usager lui-même que pour le professionnel de santé.
Trois catégories d’informations sont utiles à l’usager de santé :
- Un minimum de connaissance sur le corps humain, son fonctionnement, ses dérèglements est nécessaire pour gérer sa santé au quotidien mais aussi pour pouvoir prendre une décision médicale partagée avec un professionnel de santé.
- Une compréhension du système de soins, de la démarche du médecin généraliste à la prise en charge financières des soins. Comprendre est le premier pas vers l’autonomie.
- La connaissance de ses droits.
L’éducation commence à l’école mais se poursuit toute la vie. Internet peut être une source d’informations. A la fin de l’article le paragraphe « Sources » donne quelques références vérifiées sur les thèmes abordés.
Le professionnel de santé a besoin de connaître la personne qu’il prend en charge. Pour cela, le Dossier Médical Partagé (DMP) mis en œuvre par l’Assurance Maladie et qui vient d’être généralisé à toute la France est une bonne idée. C’est un carnet de santé numérique qui conserve et sécurise les informations médicales. Il ne peut être ouvert qu’à l’initiative de l’assuré qui a la maitrise des informations contenues et des acteurs de santé pouvant y accéder.
Le DMP doit permettre de partager les informations importantes, d’éviter les examens redondants. L’idée est prometteuse, mais la participation active de tous (usagers et professionnels) à ce carnet est une des conditions de sa réussite. Le plus simple pour ouvrir un DMP est de le faire avec son Médecin Traitant.
Le DMP est un outil utile pour être un acteur de sa santé, de la santé.
La prévention : le dépistage
Le dépistage est un exemple emblématique et efficace de la prévention. Dépister consiste à mettre en évidence soit des signes annonciateurs d’une pathologie soit la pathologie à un stade précoce.
Le dépistage peut être individuel dans le cadre d’une relation entre une personne et un soignant ou organisé lorsque ce sont les pouvoirs publics qui décident et prennent en charge l’organisation d’un dépistage. Les critères nécessaires pour un dépistage organisé sont :
- Une pathologie fréquente et grave (le cancer le plus souvent)
- Des lésions annonciatrices ou précoces détectables facilement (Polypes qui saignent dans le cas du cancer colorectal)
- Des lésions annonciatrices ou précoces soignables (Ablation des polypes)
- Un dépistage fiable (peu de faux positif ou de faux négatif).

Un faux positif (test positif mais maladie absente) va entrainer des soins (explorations, traitement, chirurgie…) inutiles et non sans risques. Un faux négatif (test négatif mais maladie présente) rassurera faussement et laissera la maladie se développer sans prise en charge.
Se faire dépister est une démarche volontaire et solidaire.
La prévention : les vaccins
La vaccination a un double objectif : la protection individuelle et la protection collective. Le vaccin protège l’individu contre un agent infectieux (virus, bactérie), c’est la vaccination égoïste mais il protège aussi l’entourage, c’est la vaccination altruiste.
Deux mécanismes sont mis en jeu dans la vaccination altruiste :
- La non-propagation de la maladie, c’est le cas de la grippe ou de la rubéole. La rubéole est une maladie bénigne sauf pour l’embryon. Être vacciné permet d’éviter la contamination d’une femme enceinte et un risque de malformation fœtale. De même, se faire vacciner contre la grippe évite la propagation de celle-ci.
- La disparition de l’agent infectieux. Lorsque le réservoir de l’agent infectieux (l’endroit où il vit et se multiplie) est strictement humain, à partir d’un certain seuil de vaccination cet agent infectieux ne pourra plus se reproduire et disparaitra. C’est, par exemple, le cas de la variole et probablement dans un avenir proche de la poliomyélite. La résurgence de la rougeole secondaire à une diminution de la vaccination en est l’exemple a contrario.
Se faire vacciner est donc être acteur de sa santé et de la santé.
Les aspects économiques : les dépassements d'honoraires
En 2016, le montant total des dépassements d’honoraires des médecins atteignait de 2.66 milliards d’Euros (dont 2.45 milliards pour les spécialistes). Les mutuelles peuvent prendre en charge ce dépassement mais ceci a un coût. Ce coût est payé par le mutualiste à travers ses cotisations. Il est un facteur important du renoncement aux soins.
Il n’y a pas de raisons médicales qui peuvent faire choisir un médecin en secteur 2 ou préférer le secteur privé au public. Être acteur de la santé voudrait que l’on choisisse préférentiellement un médecin de secteur 1 et le secteur public afin de limiter les coûts. Malheureusement, le plus souvent ce choix est imposé : il arrive que dans une région donnée et pour une spécialité donnée, il n’existe pas ou peu d’alternative en secteur 2.
La solidarité : la mutualité
Être mutualiste, c’est souscrire aux principes de notre protection sociale :
- Contribution de chacun selon ses moyens,
- Distribution à chacun selon ses besoins.
Dans une double solidarité :
- Des bien-portants vers les personnes malades ou en situation de handicap ou de perte d’autonomie,
- Des plus favorisés vers les plus démunis.
Ce sont les valeurs de la Mutuelle Saint Martin : solidarité, partage, justice et équité.
Être mutualiste c’est être acteur de santé.
Les limites
Il est donc possible d’être un usager de santé volontaire et solidaire mais ce n’est pas toujours simple. En effet il existe des contraintes qu’elles soient propres à la personne ou aux institutions.
Les limites personnelles peuvent toucher l’usager et le soignant.
L’acteur de santé idéal doit pouvoir faire des choix qui ne sont pas faciles (savoir la vérité, suivre un avis…). Il doit avoir les capacités (physiques et mentales) à ne pas être soumis à la maladie et au pouvoir médical, ce qui n’est pas évident. Mais aussi les capacités à s’informer, connaitre ses droits et prendre des décisions éclairées.
Le soignant, de son coté, doit tenir compte de ses convictions personnelles, connaître et reconnaître les droits des usagers. Ce soignant doit aussi éviter de passer du partage de la décision à sa propre déresponsabilisation (« Maintenant vous savez tout, vous prenez votre décision et signez cette décharge » sous-entendu « Je m’en lave les mains »).
Les institutions imposent aussi leurs limites. L’exemple le plus marquant est l’impossibilité du libre choix du soignant pourtant inscrit dans la loi (Où trouver un ophtalmologue en secteur 1, accessible dans un délai raisonnable ?).
De patient déresponsabilisé (pour son bien), l’usager de santé est donc devenu progressivement un acteur du système de santé. La loi a reconnu cette évolution donnant des droits inaliénables à l’usager de santé.
Être acteur de santé, c’est être acteur de sa santé (sur le plan individuel) mais aussi de la santé (sur le plan collectif). Le préalable indispensable est l’éducation et l’information. Être acteur de santé est un choix personnel, un acte libre et volontaire.
Malheureusement les attentes des acteurs de la santé se heurtent souvent aux pesanteurs de la société et aux inégalités socio-économiques. Pouvoir être acteur de santé est aussi un enjeu politique.
Sources
Secteur d’honoraire : http://annuairesante.ameli.fr/
Droits des usagers de santé : https://www.france-assos-sante.org/publicationsdocumentation/fiches-pratiques/ et https://www.defenseurdesdroits.fr/fr/outils/usagers-votre-sante-vos-droits
Dépistage des cancers : https://www.e-cancer.fr/Comprendre-prevenir-depister/Se-faire-depister
Système de santé : https://www.france-assos-sante.org/
Site de France Assoc Santé > beaucoup d’information sur le système de santé en particulier sous les onglets « Publication » et « 60 millions d’impatients ».










![?php echo $image['alt'] ?>](https://mutuellesaintmartin.fr/wp-content/uploads/2021/03/cavimac-logo.jpg)
![?php echo $image['alt'] ?>](https://mutuellesaintmartin.fr/wp-content/uploads/2021/03/conf-des-eveques.jpg)
![?php echo $image['alt'] ?>](https://mutuellesaintmartin.fr/wp-content/uploads/2021/03/coreef.jpg)
![?php echo $image['alt'] ?>](https://mutuellesaintmartin.fr/wp-content/uploads/2021/03/isdm.jpg)