Médecin généraliste : un singulier spécialiste
par le Docteur Didier Potier, conseiller médical de la MSM

Chacun de nous a un médecin traitant, le plus souvent un médecin généraliste (MG). Ces derniers représentent 45 % de tous les médecins (France, 2019) et sont la porte d’entrée dans le système de soins. Chaque français voit un MG en moyenne 6 fois/an. Une consultation réussie passe par la confiance et celle-ci s’acquiert dans la connaissance mutuelle. Savoir ce que fait un MG, comment il raisonne sont des éléments de cette connaissance et l’objet de cet article.
La formation du médecin généraliste
Après un tronc commun de 6 ans d’études (si la première année n’a pas été doublée), les étudiants en médecine deviennent interne suite aux Épreuves Classantes Nationales (ECN). Celles-ci permettent en fonction du rang de choisir la spécialité et la région. Environ 50 % des places sont réservées à la médecine générale. L’internat en médecine générale durant 3 ans, la formation d’un médecin généraliste s’étend sur un minimum de 9 ans.
Un spécialiste en médecine générale
Depuis 2002, les médecins généralistes (MG) sont des spécialistes en médecine générale et, depuis 2004, une organisation du système de soins a été mise en place qui s’est concrétisée par l’instauration du parcours de soins et du Médecin Traitant (MT) (à 98 % un médecin généraliste).
Le MG représente le premier pas dans le système de santé. Son rôle premier est de prendre en charge la grande majorité des problèmes qui lui sont présentés. Mais c’est aussi un coordinateur du parcours de soins et un éducateur à la santé (faire que les patients deviennent acteurs de leur santé).
Pour remplir ces missions, le MG exerce au sein de la cité, proche du lieu de vie du patient et de sa famille ; il doit gérer sa disponibilité en coordination avec le dispositif de Permanence Des Soins (PDS - maison médicale de garde par exemple).
Le « bon » médecin généraliste
Les deux qualités essentielles demandées aux MG sont les compétences biomédicales (scientifiques) et les compétences relationnelles (humaines). Si les premières sont considérées comme acquises, normales pour un médecin, les deuxièmes distinguent le « bon » médecin. Dans les compétences biomédicales, outre le savoir scientifique, sont demandées des capacités d’adaptation (savoir se remettre en cause), des explications claires, des capacités de coordination et d’orientation dans le système de soins.
Évaluer les compétences scientifiques du médecin généraliste est difficile. Il n’y a en France aucune obligation à une Évaluation des Pratiques Professionnelles Périodiques (EPPP), ce qui existe au Royaume-Uni et aux Pays-Bas. On peut relever les critères de choix suivants :
- le travail en cabinet de groupe permet des échanges d’information,
- l’informatisation permet de gérer plus facilement les dossiers complexes.
- accueillir en stage un étudiant en médecine nécessite une formation et témoigne d’une volonté de transmission de son savoir.
- la présence d’une secrétaire décharge les médecins de tâches administratives et leur laisse plus de temps pour les consultations.
Quant aux compétences relationnelles, seul le temps, la confiance, la franchise permettront de les évaluer. Il n’y a pas de médecins généralistes universels mais il existe certainement pour chacun de nous un MG qui lui correspond. La notion de temps est importante en médecine générale, c’est le temps qui permet la confiance.
Les spécificités de la consultation de médecine générale
Des contraintes
L’exercice de la médecine générale présente trois contraintes :
- Le MG est face à des troubles de santé au stade précoce de leur évolution, qui ne permettent que rarement de faire un diagnostic de maladie (voir encadré ci-après Résultats de consultation).
- Le MG a des moyens diagnostiques limités, sans plateau technique.
- Le MG est amené à prendre des décisions dans un temps court (18 minutes en moyenne).
Du fait de ces contraintes, le médecin généraliste et son patient sont confrontés à une incertitude certaine. L’objectif de la démarche médicale va être de lever celle-ci.
La démarche médicale : une décision partagée
La démarche médicale comporte deux temps, diagnostique puis décisionnel.
Dans le temps diagnostique, le patient expose ses symptômes, ses inquiétudes. Si l’écoute attentive et bienveillante du médecin est nécessaire, la participation active et confiante du patient l’est aussi. Puis vient l’examen clinique.
Après celui-ci, le plus souvent, le médecin généraliste est dans l’incertitude. Face à des symptômes ou un syndrome (voir encadré ci-dessus pour les définitions de ces termes), il a quelques hypothèses. Il va alors mettre en œuvre ses compétences vers un double but : d’une part essayer de confirmer (ou infirmer) ses hypothèses, d’autre part éliminer (ou confirmer) les diagnostics « critiques ». Les diagnostics critiques sont les diagnostics urgents (risque vital à court terme) et/ou graves (cancer par exemple).
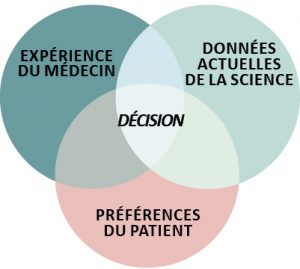
Dans le cadre de ce double objectif, la décision médicale est la résultante de l’interaction entre trois systèmes :
- Le patient a des symptômes (qu’il hiérarchise suivant sa propre échelle), des attentes (plus ou moins conscientes), des préférences (mais aussi des tabous), sa propre expertise.
- L'expertise médicale (le médecin) a son savoir, son expérience mais aussi une appartenance sociale, des croyances, des émotions. Le médecin n’est pas un acteur neutre.
- Les données actuelles de la science (la recherche) sont traduites à l’intention des médecins de terrain en recommandations et guides de bonnes pratiques. Celles-ci sont édictées par des organismes officiels (la Haute Autorité de Santé par exemple) ou des sociétés savantes.
C’est au point commun de ces trois parties que se trouve la décision médicale. Le patient y a toute sa place. Il a droit à des explications adaptées à sa situation et son avis, qu’il soit explicite ou implicite, doit être pris en compte. (Il a aussi le droit de ne pas prendre les traitements prescrits !). La décision peut aller de la simple recommandation (le besoin était d’être écouté et rassuré) à l’appel du SAMU et les premiers gestes d’urgence en passant par des prescriptions, des examens, etc.
Trois remarques
Le temps est une notion importante dans cette démarche. Le processus décrit peut s’étaler sur plusieurs consultations, des semaines, des mois. Plus le patient et le médecin se connaissent, se font confiance, plus grand sera leur terrain d’accord.
La décision médicale doit être sous-tendue par un vieil adage : « D’abord ne pas nuire, ensuite soulager ». Il découle de cette démarche spécifique à la médecine générale que chaque consultation est un acte singulier et que, pour arriver au même résultat (le soulagement du patient), de nombreuses voies sont possibles (voir encadré ci-après Une prise en charge adaptée à chaque patient).
Sous son apparence banale, une consultation de médecine générale cache un mécanisme complexe. Comprendre ce mécanisme permet à l’usager de santé d’être acteur de sa santé et de créer cette confiance nécessaire à un dialogue et un partage réussi avec son médecin traitant.
En guise de conclusion
Ayant été maître de stage et enseignant auprès d’internes en médecine générale, je sais que la principale motivation des futurs médecins généralistes, c’est d’être au plus proche de l’humain, de prendre soin, d’accompagner sans juger. Et, après plus de 30 ans de pratique, j’ajoute que ce qui m’a fait avancer, jour après jour, ce sont mes patients et la reconnaissance qu’ils m’ont témoigné. J’ai été heureux d’être médecin généraliste et les patients dont j’ai pu prendre soin et avec qui j’ai pu partager un bout de route en sont en grande partie responsables. « Donner, c’est recevoir » a eu bien raison de dire l’abbé Pierre.
Annexes
Préparation à la consultation
Pour maîtriser au mieux cette démarche complexe, la préparer paraît utile.
- Est-elle vraiment nécessaire, ne serait-il pas possible d’attendre 24 h pour voir si les symptômes s’améliorent d’eux-mêmes ?
- Est-elle vraiment urgente ? Une vieille douleur qui traîne depuis des semaines doit peut-être pouvoir attendre un jour ou deux de plus.
- Noter et essayer de clarifier les raisons qui amènent à consulter est une bonne idée. Les hiérarchiser aussi. Cependant, il serait contre-productif de noter plus de 3 motifs de consultation. En effet, le temps de consultation et la patience du MG ne sont pas dilatables à l’infini.
- Donner tous les motifs de consultations au début de celle-ci et éviter d’en ajouter au moment de quitter le cabinet.
- Arriver à l’heure (et prendre de la lecture si le MG est habituellement en retard !)
Ces quelques précautions sont des marques du respect du consultant pour le consulté et facilitent la réciprocité.
Le médecin généraliste selon Martin Winckler (médecin généraliste et écrivain)
« C’est un individu, homme ou femme, formé pour exercer la médecine et qui choisit volontairement, par affinité élective de longue date ou acquise durant ses études, d’exercer la médecine générale. Devenir médecin généraliste est donc, en principe, un choix. L’exercice de la médecine générale implique de vivre au milieu de la population pour y assurer les soins de premier secours. Le médecin généraliste est un professionnel de santé qui a reçu une formation scientifique. Cette dernière lui permet d’appréhender la demande de soins dans sa globalité, biomédicale, psychoaffective, socioéconomique et symbolique. Si le médecin généraliste connaît et peut identifier les maladies, c’est parce qu’il connaît la diversité infinie des situations qui ne sont pas des maladies. Pour lui, le patient constitue la seule norme. En effet, le patient lui indique le caractère normal, anormal, pénible ou inhabituel de ce qu’il ressent. Un médecin généraliste n’est pas un donneur de leçons. C’est un soignant. Ses devises sont «ne pas nuire», «partager le savoir» et «accompagner sans juger». Le seul objectif d’un médecin généraliste est de faciliter la vie de la population et de s’efforcer d’alléger le poids inhérent aux problèmes de santé collectifs et individuels. L’idéal d’un médecin généraliste n’est pas de diagnostiquer des maladies, mais de faire en sorte que la santé générale d’une population soit la meilleure possible. Ainsi, l’information, l’éducation et la lutte contre les préjugés permettent d’atteindre cet idéal. Autrement dit, il s’agit moins de dépister et de diagnostiquer les maladies que de s’assurer que les individus bien-portants le restent le plus longtemps possible. »
Winckler, Martin. La crise de la médecine générale, Les Tribunes de la santé, vol. 22, no. 1, 2009, p. 67













![?php echo $image['alt'] ?>](https://mutuellesaintmartin.fr/wp-content/uploads/2021/03/cavimac-logo.jpg)
![?php echo $image['alt'] ?>](https://mutuellesaintmartin.fr/wp-content/uploads/2021/03/conf-des-eveques.jpg)
![?php echo $image['alt'] ?>](https://mutuellesaintmartin.fr/wp-content/uploads/2021/03/coreef.jpg)
![?php echo $image['alt'] ?>](https://mutuellesaintmartin.fr/wp-content/uploads/2021/03/isdm.jpg)